سرطان مری
سرطان مری؛ مری عضوی از بدن ،یکی از قسمتهای فوقانی لوله گوارش است. در قسمت بالایی آن جوانههای چشایی وجود دارد. از پشت دهان شروع میشود و از قسمت عقب مدیاستنوم به پایین، از دیافراگم و به داخل معده عبور میکند. این عضو مهم بدن، غذایی را که میبلعید برای هضم شدن راهی معده میکند.
سرطان مری
سرطان مری هشتمین سرطان شایع در جهان است و به دلیل سطح پایین آگاهی، ششمین علت شایع مرگ، ناشی از سرطان شناخته میشود. به عقیده دانشمندان هر عاملی که باعث تحریک سلولهای مری شود میتواند باعث ایجاد سرطان در مری شود. عواملی مانند عادت به نوشیدن مایعات داغ و بیماریهایی مثل رفلاکس معده باعث ایجاد زخم در مری میشوند و احتمال بروز این سرطان را افزایش میدهند.
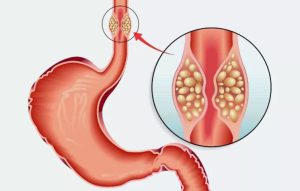
سرطان مری مربوط به ایجاد یک تومور سرطانی (بدخیم) در ناحیه مری است. این نوع سرطان در بافتهای داخلی مری ایجاد میشود (لوله عضلانی که از طریق آن غذا از گلو به معده منتقل میشود)
دو نوع سرطان مری وجود دارد که عبارتند از :
- سرطان سلولی سنگ فرشی (ESCC) : سرطانی که در سلولهای سنگ فرشی مری ایجاد میشود.
- آدنوکارسینوم (EAC) : سرطانی که در سلولها شروع شده و باعث ترشح مادههای مخاطی و سایر مایعهای احتمالی میشود) میباشد.
برخی از انواع نادر سرطان مری شامل سرطان سلول کوچک، سارکوم، لنفوم، ملانوم و کوریوکارسینوم است. سرطان نوع آدنوکارسینوم رایجترین سرطان مری در بین افراد مبتلا است
علت سرطان مری
تا به حال علت ابتلا به سرطان مری مشخص نشده است. سرطان مری زمانی رخ میدهد که سلولهای ناحیه مری دچار جهش در DNA میشوند. جهش، رشد و تقسیم سلولها را غیر قابل کنترل میکند. تجمع سلولهای غیرعادی در مری، باعث ایجاد تومور می شود. رشد تومور به بافتها و ساختار پیرامون خود تجاوز خواهد کرد و سرطان به بخشهای دیگر بدن هم منتقل خواهد شد.
عوامل ایجاد خطر ابتلا به سرطان مری
عواملی که سلولهای مری را تحریک و باعث ایجاد میشوند، به قرار زیر هستند:
- بازگشت اسید معده؛
- مصرف الکل؛
- مصرف سیگار؛
- وقوع تغییراتی در سلولهای مری قبل از ایجاد سرطان (مری بارت)؛
- چاقی مفرط؛
- رفلاکس یا بازگشت صفرا؛
- مشکل در بلع به خاطر ناآرامی اسفنکتر مری (آشالازی)؛
- نوشیدن مایعات داغ؛
- عدم مصرف میوه و سبزیجات به مقدار کافی؛
- پرتودرمانی سینه و ناحیهی فوقانی شکم.
با پیشرفت، خطرات زیر میتواند فرد مبتلا را تحت تأثیر قرار بدهد:
- خونریزی: سرطان بعضا باعث خونریزی مری هم میشود. این خونریزی معمولا به صورت تدریجی است، اما گاهی به طور ناگهانی و شدید هم رخ میدهد
- انسداد مری: ممکن است سرطان مانع از عبور مایعات و غذا از مری بشود.
- درد: پیشرفت سرطان توأم با درد است.
علائم سرطان مری
نشانه های سرطان مری به شرح زیر است:
- دشواری در بلع (دیسفاژی)؛
- گرفتگی صدا و سرفه کردن.
- درد در سینه به صورت احساس فشار یا سوزش؛
- سوزش معده یا سوءِهاضمه؛
- کاهش وزن ناخواسته؛
در شروع، هیچگونه نشانه یا علائمی خاصی ندارد.
تشخیص
آزمایشها و روشهای مورد استفاده برای تشخیص شامل موارد زیر هستند:
- آندوسکوپی: در زمان آندوسکوپی، دکتر یک لوله میان تهی را که مجهز به یک دوربین است (اسکوپ) را از گلوی شما پایین میفرستد و وارد مری میکند. با استفاده از آندوسکوپی پزشک وضعیت بافت مری شما را بررسی میکند و به دنبال ناحیههایی میگردد که سرطانی شده یا دچار التهاب میباشد.
- نمونه برداری: پزشک شما ممکن است از یک اسکوپ مخصوص استفاده کرده و آن را به داخل مری شما وارد کند تا به این ترتیب بتواند یک نمونه از بافتهای مشکوک به سرطان تهیه کند (نمونه برداری). این نمونه از بافتها در ادامه برای آزمایشگاه ارسال میشود تا با بررسی آن وجود هر گونه سلول سرطانی در آن مشخص شود.
- تشخیص با نوعی قرص:در این روش با بلعیدن نوعی قرص با نام ” pill on a string” ، سلول های سرطانی شناسایی می شوند . این قرص به اندازه کپسول های مولتی ویتامین است که یک اسفنج فشرده درون آن جای گرفته است.
درمان سرطان مری
درمانهای مورد نیاز بیمار برای سرطان مری بر اساس نوع سلولهایی که در بیماری آسیب دیدهاند، مرحله پیشرفت سرطان، سلامت عمومی فرد و نیز اولویتهای درمانی بیمار بستگی دارد.
جراحی برای برداشتن بافتهای خیلی کوچک
در صورتی که سرطان پیشروی نکرده و فقط بافتهای سطحی مری را درگیر خود کرده باشد، پزشکان معمولا ناحیهی سرطانی و اطراف بافت سالمی که دور آن را احاطه کرده است، با جراحی برمیدارند. جراحی در این روش به کمک آندوسکوپ یا همان دوربین مخصوص صورت میگیرد. همان دوربینی که از راه گلو وارد مری میشود.
جراحی برای برداشتن تمام یا بخشی از مری (ازوفاژکتومی)
در این روش، پزشکان بخشی از مری را برمیدارند. این بخش از مری حاوی تومور است. علاوه بر آن، قسمت بالایی معده و گرههای لنفاوی جراحی هم برداشته میشوند. بخش باقیمانده از مری به معده متصل میشود. معمولا معده برای اتصال مجدد به بخش باقیمانده از روده کمی به سمت بالا کشیده خواهد شد.
جراحی برای برداشتن مری و قسمت بالایی معده (esophagogastrectomy)
پزشک برای انجام این نوع از جراحی نیز، بخشی از مری را به همراه گرههای لنفاوی اطراف و بخش بزرگی از معده برمیدارد. بقایای معده هم به مری متصل میشود. در صورت نیاز از رودهی بزرگ هم برای اتصال معده به مری کمک گرفته خواهد شد.
جراحیهای همراه با خطرات جانبی جدی است. مثلا عفونت، خونریزی و نشت مواد از محل اتصال مجدد مری به معده از جمله خطراتی است که بیمار را تهدید میکند. جراحی برای برداشتن مری به شکل باز و با ایجاد برشهای عمیق و بزرگ صورت میگیرد. یا برشهای متعدد سطحی در پوست ایجاد و ابزارهای جراحی مخصوص وارد بدن میشوند (لاپاراسکوپی). انتخاب روش جراحی به موقعیت بیمار و نظر پزشک وابسته است.
شیمی درمانی
شیمی درمانی یک درمان دارویی است که در آن از مواد شیمیایی برای از بین بردن و کشتن سلولهای سرطانی استفاده میشود. داروهای شیمی درمانی معمولاً قبل یا بعد از عمل جراحی در افراد مبتلا به استفاده میشود. شیمی درمانی همچنین میتواند به همراه رادیو درمانی مورد استفاده قرار گیرد. در افرادی که سرطان در مراحل پیشرفته باشد و سلولهای سرطانی در لایههای زیرین مری نفوذ کرده باشد، شیمی درمانی میتواند به تنهایی برای کاهش علائم و مشکلات ایجاد شده در نتیجه سرطان مورد استفاده قرار گیرد. لازم به ذکر است که عوارض جانبی شیمی درمانی مشاهده شده در هر بیمار بستگی به داروهای مورد استفاده برای شیمی درمانی دارد.
عوارض جانبی
رایجترین عوارض جانبی شیمی درمانی شامل موارد زیر هستند:
- استفراغ کردن
- ریزش مو
- حالت تهوع
- زخمهای دهانی
- خستگی
این عوارض جانبی معمولاً موقت هستند و باید با پیشرفت درمان کاهش پیدا کنند.
پرتو درمانی
در پرتو درمانی یا رادیو تراپی از پرتوهای پر انرژی برای کشتن سلولهای سرطانی استفاده میشود. این پرتوها میتواند از یک ماشین خارج از بدن بیمار ساطع شده و به سلولهای سرطانی تابانده شود (پرتو درمانی خارجی) یا اینکه تابش پرتو از داخل بدن نزدیک سلولهای سرطانی انجام شود (پرتو درمانی داخلی).
رادیو درمانی همچنین برای کاهش عوارض پیشرفته همچون زمانی که یک تومور به میزان زیاد رشد کرده و باعث توقف عبور غذا از مری به معده شود، موثر میباشد.
- رادیو تراپی خارجی: رادیو درمانی یک روش درمان سرطان است که از پرتوهای پر انرژی برای کمک به کاهش مقدار تومور و تسکین درد استفاده میکند. این روش درمان برای باید عمل بلع بیمار را ساده کند، زیرا این روش میتواند باعث کاهش حجم تومورهای ایجاد شده شود و به این ترتیب انسداد مری کاهش پیدا میکند.
- رادیو تراپی داخلی (براکی تراپی): در برخی موارد، پرتو درمانی ممکن است از داخل بدن بیمار به جای منبع خارجی استفاده شود. در اصطلاح به این روش درمانی براکی تراپی گفته میشود.
ترکیب شیمی درمانی با پرتو درمانی میتواند شانس اثربخشی هر روش درمانی را افزایش دهد.
آیا سرطان مری کشنده است؟
سرطان مری یک سرطان تهاجمی است. در بیشتر موارد، سرطان مری تا چند سال بعد از تشکیل قابلدرمان است اما احتمال درمان پایین است. به گفته موسسه ملی سرطان، احتمال زنده ماندن برای پنج سال در بیماران با درمان قطعی مناسب، بین ۵ تا ۳۰% متغیر است. با این حال، شانس زنده ماند مبتلایان به عوامل مختلفی بستگی دارد مثل مرحله سرطان در زمان تشخیص و سلامت کلی بیمار.
بیماران در مراحل اولیه بیماری شانس بیشتری برای زنده ماندن دارند. به صورت کلی ۴۰% از کسانی که تحت درمان قرار میگیرند، یک سال یا بیشتر زنده میمانند.۱۵% از بیماران تا پنج سال و ۱۰% از آنها ۱۰ سال یا بیشتر زنده میمانند. کشنده بودن بستگی به مرحله سرطان و سرعت تشخیص آن دارد.